Можно ли есть дыню при панкреатите поджелудочной железы



Но при несоблюдении нормы и правил употребления этот фрукт вызывает серьезный дискомфорт и пищевые расстройства. Особую осторожность стоит проявлять людям с панкреатитом поджелудочной железы, чтобы не усугубить ход заболевания. При каких формах панкреатита разрешено употребление дыни и в каких дозировках — читайте далее.
Польза дыни
В составе большое количество углеводов, белков, практически отсутствуют жиры. Сахара в спелой ягоде до 13%, быстро усваивается, не нагружая работу пищеварительного тракта, поджелудочной железы. Огромное количество минералов, витаминов насыщает организм полезными компонентами, улучшают работу внутренних органов, укрепляют иммунитет. По количеству витамина С дыня превосходит всех своих сородичей.
Полезные свойства дыни:
- Благотворно влияет на состояние нервной системы, гормональной, повышает настроение, улучшает общее самочувствие. Все это происходит благодаря наличию гормона счастья – серотонина. Кроме всего прочего, он снижает болезненные ощущения, дарит ощущение удовлетворенности, удовольствия.
- Ускоряет обменные процессы, выводит накопившиеся вредные вещества, чистит кишечник, способствует восстановлению микрофлоры. Ягода обладает слабительным эффектом, помогает при запорах, геморрое, сопровождающемся проблемами с испражнением. Стимулирует сжигание жиров, помогает бороться с лишним весом.
- Улучшает состояние сердечной, сосудистой системы. Выводит вредный холестерин, стимулирует кровообращение, снижает артериальное давление. Поскольку в составе много железа, калия, повышает гемоглобин.
- Обладает мочегонным действием. Благодаря такой особенности ягода полезна при мочекаменной болезни, патологиях печени, почек, желчного пузыря. А также нормализует давление при высоких его показателях, улучшает самочувствие в стрессовой, шоковой ситуации.
- Высокое содержание кремния позволяет отнести дыню к омолаживающим средствам. Микроэлемент стимулирует обновление клеток, восстановление тканей. Употребление ягоды полезно для волос, ногтей, кожи, твердых тканей. Кремний улучшает работу головного мозга, успокаивает нервную систему, благодаря чему нормализуется состояние организма в целом. Чтобы пополнить свой организм кремнием с помощью дыни, нужно ее есть до самой кожуры.
Дыня улучшает настроение, укрепляет защитные функции организма, повышает жизненный потенциал, очищает от вредных веществ, омолаживает, укрепляет стенки внутренних органов, нормализует артериальное давление. Кушать полезную ягоду рекомендуется мужчинам, женщинам любого возраста, детям с 6 месяцев.








Какой плод не навредит
Важно выбрать «правильную» дыню. Тыквина должна быть созревшей, но не перезревшей, поскольку от незрелой дыни часто отмечается повышенное газообразование, а в долго лежащей размножается патогенная микрофлора. У зрелого овоща кожура тонкая без зеленых пятен, хвостик сухой, а аромат яркий и сильно выражен.

Перед покупкой необходимо убедиться, что плод не поврежден, поскольку через вмятины и трещины проникают болезнетворные микроорганизмы
Не разрешается долго хранить разрезанную дыню, так как она быстро портится, при этом не изменяются ее органолептические характеристики. Перед разрезанием плод необходимо хорошо вымыть хозяйственным мылом, поскольку на нем могут быть бактерии или химикаты, используемые для хранения или стимуляции роста, которые с кожуры попадают на съедобную часть.
Соблюдение этих правил особенно важно для людей с панкреатитом. У здорового человека некачественная дыня спровоцирует кратковременное расстройство пищеварения, а при воспалении поджелудочной железы обсемененная микробами или незрелая тыквина может вызвать обострение болезни и привести к развитию ее осложнений.
Дыня при панкреатите
Полезные свойства ягоды при неправильном употреблении могут стать причиной ухудшения самочувствия. В составе большое количество клетчатки, которая затрудняет пищеварение, заставляет работать поджелудочную железу интенсивнее. При нормальном состоянии пищеварительного тракта в этом ничего опасного нет, если же панкреатит находится на стадии обострения, состояние усугубляется.
Дыня в острую фазу
В первые дни обострения требуется полное голодание. Разрешается пить негазированную минеральную воду либо обходятся без нее. Со второго дня терапию продолжают лекарственными отварами, чаем, киселем. С третьего-четвертого дня в рацион вводят продукты, но только те, что быстро перевариваются, не нагружают больную поджелудочную. Это измельченная каша, овощное пюре, суп, кисломолочная продукция. К концу недели разрешается кушать сухофрукты, сухари, бублики. Фрукты, овощи в сыром виде находятся под запретом. Кушать дыню на стадии обострения категорически нельзя. При несоблюдении этого правила появляется вздутие, метеоризм, диарея.
Дыня в фазу ремиссии
Человек чувствует себя полностью здоровым либо ощущает незначительный дискомфорт. Дыня выводит из организма накопившиеся вредные вещества, токсины, которые могут образовываться при неправильной работе пищеварительного тракта. Очищает кишечник, нормализует микрофлору. Укрепляет иммунитет, повышает жизненный потенциал, усиливает защитные функции организма, помогает противостоять обострению панкреатита. При отсутствии болезненной симптоматики либо незначительных проявлениях панкреатита, кушать ягоду можно.
Дыня при панкреатите, холецистите
Заболевание поджелудочной железы часто развивается на фоне холецистита – воспаления желчного пузыря. При таком диагнозе нарушается отток желчи, в кишечник не поступают вещества, необходимые для полноценного переваривания пищи. Меняется кислотность, происходят сбои в работе желудка, поджелудочной. Дыня улучшает перистальтику кишечника, обладает мочегонным эффектом, тем самым стимулирует отток желчи. Отсутствие застойных процессов способствует снижению воспалительных процессов, нормализации кровообращения, восстановлению функций больного органа. Однако кушать дыню разрешается при холецистите в стадии ремиссии, обострение требует соблюдения строгой диеты. Дыня при панкреатите, холецистите не входит в список запрещенных продуктов, но кушать ее надо правильно.
Дыня при панкреатите, гастрите
Аналогичная ситуация с болезнями желудка. Гастрит в острой форме сопровождается тошнотой, рвотой, диареей, ухудшением общего самочувствия, нарушением пищеварения. При употреблении дыни она не переваривается, стимулирует брожение, вздутие, а также диарею. Поэтому кушать ее при остром гастрите нельзя. Исключением является форма болезни с пониженной кислотностью, когда имеет место запор. Небольшой кусочек дыни поможет освободить кишечник. Практически нет запретом к употреблению ягоды на стадии ремиссии.
Химический состав
Дыня принадлежит к низкокалорийным плодам: в 100 г ягоды всего 35 калорий. Относительно пищевой ценности, то в составе фрукта больше всего содержится углеводов (7 г), белков и жиров значительно меньше (соответственно, 0,6 и 0,3 г). Почти один грамм из ста уходит на пищевые волокна. Остальные 90 г дынного состава — вода.
В связи с такой «водянистостью» нередко можно услышать замечания скептиков о том, что употребление дынь — пустая трата времени, денег и усилий. Но это далеко не так, ведь плод является настоящим витаминным кладезем. Так, ягода содержит запасы тиамина (В1), рибофлавина (В2), холина (В4), пантотеновой кислоты (В5), пиридоксина (В6), фолатов (В9), аскорбинки (С), филлохинона (К), альфа токоферола (Е).
Также в дынном составе содержатся калиевые, кальциевые, магниевые, натриевые, фосфорные, хлорные макроэлементы. Среди микроэлементов преимущественное место занимают запасы йода, железа, кобальта, марганца, меди, селена, фтора, цинка.

Богаты плоды дыни и усвояемыми углеводами:
- фруктозой;
- сахарозой;
- глюкозой;
- моносахаридами;
- дисахаридами;
- крахмалом;
- декстринами.
Знаете ли вы? Дыню выращивали в Древнем Египте, на что указывает тот факт, что во время научных работ в гробнице фараона Тутанхамона были найдены дынные и огуречные семена.
Как правильно кушать дыню при панкреатите?
Существуют определенные правила, которым нужно следовать не только больным панкреатитом, но и здоровым людям:
- Дыню нужно есть как самостоятельное блюдо. Запрещается употреблять в качестве десерта сразу после еды. Клетчатка плохо усваивается, медленно переваривается. Возникает вздутие, метеоризм, брожение, боль в животе, урчание.
- Ягода несовместима с кисломолочными продуктами, молоком, алкоголем. Между приемом пищи должно пройти не менее 2 часов.
- Не следует кушать непосредственно перед сном. Ягода обладает мочегонным эффектом, нарушение сна обеспечено. Вечером разрешается есть дыню за 2 часа до сна. В таком случае ужин будет на пользу организму, пищеварительной системе.

При панкреатите нельзя употреблять дыню утром натощак. Это стимулирует активную выработку ферментов поджелудочной железы, что приводит к нежелательным последствиям – вздутие, метеоризм, тошнота. Наилучший вариант – в перерывах между основным приемом пищи.
Нормы употребления
Одноразовая порция ягоды при условии панкреатического спокойствия составляет 100 г. Максимальная суточная доза — 400 г, хотя при хорошей переносимости можно позволить себе и больше, но лучше не рисковать. Кушать дынный плод натощак, перед едой или после того, как сытно поели, категорически запрещается.
Следует помнить, что потребляемая больным дыня должна быть сладкой и спелой. Мякоть нужно выбирать ту, что находится ближе к середине плода, не обгрызать часть, находящуюся возле шкурки.
Вам также полезно будет узнать, можно ли дыню при диабете, беременным и кормящим грудью.
Как выбрать дыню?
Чтобы употребление ягоды было максимально полезным, нужно ее правильно выбрать:
- Слишком яркая кожура свидетельствует о применении химических веществ, улучшающих товарный вид ягоды.
- Наличие темных пятен, вздутий говорит о присутствии либо недавнем пребывании вредителей.
- Вмятины, потемнения свидетельствуют о порче ягоды.
Кушать при панкреатите разрешается только спелую дыню, не следует покупать зеленую, переспевшую. В противном случае полезные качества ягоды снижаются, наличие в мякоти болезнетворных бактерий повышается.
Недостатки жареных семечек
Нельзя забывать, что при термической обработке теряются почти все полезные качества любого растительного продукта, семечки не исключение. Поэтому жареные семечки не просто противопоказаны – это совершенно бесполезный для организма продукт, который принесет только вред. Недостатки:
- По количеству калорий и жира стакан семечек приравнивается к порции шашлыка
- Семечки после промышленной обработки очень опасны для организма, так как содержат вредное углеводное соединение – бензопирин
- При длительном хранении продукт окисляется и становится вредным
О пользе тыквенных семечек расскажет видеоматериал:
Особенности питания при панкреатите
Для предотвращения обострения нужно следовать правильному питанию постоянно. Строгая диета предусматривается в период обострения в течение 7-14 дней, в зависимости от сложности симптоматики, степени тяжести болезни. Правильное питание предусматривает употребление каш, кисломолочной продукции, фруктов, овощей, ягод. Последние являются источником энергии, удовлетворяют потребности в сладком.
В ограниченном количестве кушают острые, соленые, жареные блюда, от жирных рекомендуется полностью отказаться. Не употребляют алкоголь, газированные напитки, продукты с содержанием химических добавок, усилителей вкуса. Овощи употребляют в сыром, тушеном виде, готовят салаты. Дыню едят свежей, включают в состав фруктовых салатов, готовят пироги.
Вкусные рецепты
Все блюда разрешается кушать в период ремиссии.
Шарлотка
Взбивают 3 яйца с 120 г сахара, ванилином до густой пены. В отдельной миске смешивают 140 г муки с 1 ст. Ложкой разрыхлителя, щепоткой соли. Добавляют к взбитой массе. Тщательно перемешивают. Форму для выпечки смазывают сливочным маслом, выкладывают тесто. Сверху выкладывают кубики дыни, посыпают корицей, тростниковым мелким сахаром. Выпекают в духовке при 170 градусах Цельсия 35 минут. Готовая шарлотка получается румяной, ароматной, мягкой, очень вкусной.
Дыня в сиропе консервированная
В 400 мл воды засыпают стакан сахара, ставят на плиту до полного растворения. 600 г дыни режут дольками, кубиками, как больше нравится, выкладывают в стерилизованную банку, заливают сиропом. Прикрывают крышкой, стерилизуют 15 минут. Закатывают, переворачивают вверх дном, укутывают одеялом. После остывания ставят в кладовку, погреб, подвал.

В 100 мл холодной воды растворяют 20 г желатина, ставят на водяную баню до полного растворения. 500 г дыни превращают в пюре с помощью блендера. Добавляют 3 ст. Ложки сахара, ванилин, лимонную кислоту на кончике ножа. Тщательно перемешивают, соединяют с желатином. Взбивают 10 минут миксером, переливают в форму, ставят застывать в холодильник на 2 часа.
Дыня при панкреатите
Прогресс принёс человечеству возможность не тратить время на приготовление пищи и чувствовать вкус любимых блюд. Приправы и усилители вкуса повсюду. Расплачиваться приходится здоровьем. В первую очередь от неправильного питания страдает пищеварительная система. Желудок, кишечник, поджелудочная железа – любой орган может не выдержать нагрузки, с которой приходится сталкиваться. Сильные боли, невозможность нормально поесть, тошнота и рвота – симптомы большинства заболеваний ЖКТ. А залогом результативного лечения становится соблюдение строгой диеты.

Воспаление поджелудочной железы или панкреатит наряду с медикаментозным лечением требует осторожного подхода к питанию. Разрешено немногое. Нужно знать правила употребления продуктов. Многие блюда оказываются под запретом. Перед возможностью съесть суп или гарнир следует изучить влияние блюда на работу поджелудочной, чтобы избежать возможных обострений болезни. Фрукты и овощи, объявленные априори полезными, не исключение. Чем полезна дыня, выясним в статье.
Чем полезна дыня
Любимое лакомство – сладкая, сочная, душистая, дыня издавна применялась в лечебных целях. Плод насыщен быстро усваиваемыми белками, жирами и углеводами. В составе определяются витамины (С, Е, А, В, РР) и микроэлементы (кальций, натрий, хлор, марганец, йод, медь, цинк)., присутствуют калий и железо. Дыню рекомендуют при низком гемоглобине. Бахчевая культура полезна для сердечно-сосудистой системы, при болезнях почек, печени. Отлично поднимает тонус организма, полезна ослабленным людям.
Благодаря витаминно-минеральному составу и нежной клетчатке мякоти дыня способствует нормализации обмена веществ и правильной работе кишечника. Овощ оказывает мочегонное, слабительное, противовоспалительное, общеукрепляющее и тонизирующее действие. Как любой продукт, несёт опасность при ряде заболеваний.

Что нужно знать о питании при панкреатите
Если поставлен диагноз «панкреатит», врач порекомендует соблюдать диету (как правило, диету №5). При выработке рекомендаций учитывается наличие фоновых заболеваний (высокое давление, проблемы с сердцем, аллергия), текущая фаза болезни. Значение имеют продукты питания, способ приготовления, организация питания. Выделяют перечень основных правил питания при панкреатите:
- Принимать пищу нужно 4-5 раз в день малыми дозами. Нельзя игнорировать завтрак, нельзя позволять обильный ужин.
- Придется исключить продукты, стимулирующие выработку панкреатического сока и работу желудка и желчного пузыря,вызывающую обострение болезни. Опасны продукты, содержащие грубую клетчатку, вызывающие повышенное газообразование. В рационе присутствует варёная, запеченная, приготовленная на пару пища. Нельзя жареное, солёное, маринованное, копчёное. Желательно продукты употреблять в перетёртом виде, при обострении рекомендация становится обязательной.
- Еда приветствуется тёплой, горячая и холодная пища раздражает ЖКТ.
- С пищей в организм должно поступать достаточное количество белков, жиров, углеводов, витаминов и микроэлементов.
- Требуется пить установленное количество жидкости (лучше просто воды).

Что нужно знать о дыне
Полезные свойства любого продукта будут сведены к нулю неправильным хранением или готовкой. Легко нечаянно навредить организму. При заболеваниях пищеварительной системы вопрос правильности употребления фруктов и овощей, и дыни, чрезвычайно важен.
Как выбрать дыню
Во избежание вреда нужно правильно выбрать плод:
- При покупке убедитесь в целостности кожуры. На овоще не должно быть пятен, трещин, вмятин. Через повреждения болезнетворные бактерии попадают внутрь плода.
- Дыня должна быть созревшей, но не переспелой. У зрелой дыни обычно тонкая корочка жёлтого цвета разных оттенков (выведены сорта с зеленой или коричневой кожурой) без зеленоватых пятен, с подсохшим хвостиком и сильным ароматом.
- Опасно кушать разрезанные дыни, долгое время пролежавшие в комнате или на солнце, подобные продукты быстро портятся.
Рекомендации при выборе дыни нужно соблюдать непременно, при панкреатите правила в особенности важны. Если у здорового человека неспелый плод вызовет кратковременное расстройство пищеварения, повышенная нагрузка на поджелудочную железу больного панкреатитом спровоцирует обострение болезни.
Как правильно есть дыню
Главное правило употребления овоща – дыню нельзя сочетать с прочими продуктами. Это самостоятельное блюдо, разрешённое к употреблению через два часа после приёма пищи. Дыня не является десертом, пусть овощ считается десертным. Дыня переваривается в кишечнике, практически не задерживаясь в желудке. Органу лучше оставаться пустым. В противном случае, гарантированы неприятности с пищеварением: вздутие, тошнота, понос, запор. В желудке сладкий плод не переваривается и начинает бродить. На пустой желудок ароматный овощ употреблять не рекомендуется, в особенности при панкреатите (изредка разрешается врачом в лечебных целях).
До выяснения диетологами несочетаемости дыни с прочими продуктами, происходили смертельные случаи неправильного употребления. Молоко, кисломолочные продукты, алкоголь нельзя принимать одновременно с дыней. До следующего приёма пищи потребуется ждать полтора-два часа.
Перед разрезанием сладкий овощ тщательно моют. Несмотря на нежную мякоть, глотать второпях опасно – нужно хорошо пережевать каждый кусочек.
Съедать дыню до корочки не обязательно, близкая к кожуре мякоть может оказаться недостаточно зрелой.

Дыня и панкреатит
Возможность введения дыни в рацион больного панкреатитом зависит от текущей фазы заболевания. При стойкой ремиссии дыню нужно включать в меню, учитывая перечисленные выше полезные свойства. Вводить на стол нужно с осторожностью, учитывая принципы питания при заболевании, после согласования с врачом. Начинать лучше с муссов и желе. Если негативные последствия употребления отсутствуют, допустимо попробовать свежую дыню. Разрешается при панкреатите дынный сок, разбавленный теплой водой. Напиток сохраняет полезные свойства сладкого овоща, не содержит клетчатки, риск навредить поджелудочной железе и желудку исключается.
В периоды обострений недуга о дыне и части прочих продуктов придётся на время забыть. В норме мякоть дыни, содержащая пищевые волокна и углеводы, стимулирует работу пищеварительной системы. Если обострился панкреатит, дополнительная стимуляция пищеварительных процессов усугубит ситуацию. Употребление дыни в острую фазу заболевания запрещено.
Коротко о самом важном
Дыню при панкреатите употреблять разрешено и нужно. Благодаря витаминно-минеральному составу и нежной мякоти овощ оказывает благотворное воздействие на пищеварительную систему организма. При хроническом панкреатите в спокойные периоды бахчевая культура не запрещается. Дыню едят в виде муссов, желе и в свежем виде небольшими порциями между приёмами пищи. Смешивать дыню с другими продуктами опасно. Полезен дынный сок, входящий в список разрешённых при панкреатите.
В острую фазу болезни от дыни следует отказаться, несмотря на кажущуюся безопасность.
Диета при панкреатите

При панкреатите страдает важная часть ЖКТ — поджелудочная железа, которая вырабатывает инсулин и множество ферментов, занятых в пищеварении. Не удивительно, что большое значение в лечении и профилактике этой болезни играет соблюдение диеты. При панкреатите рацион не должен содержать алкоголь, большое количество жира и клетчатки.
Что такое панкреатит
Панкреатит — это острое или хроническое воспаление одного из главных органов эндокринной системы нашего организма — поджелудочной железы. От нормального функционирования этого органа зависит работа всего желудочно-кишечного тракта и процесс переваривания пищи.
Поджелудочная железа располагается в непосредственной близости к печени прямо за желудком.Она выполняет множество функций, главная из которых — синтез гормонов, в частности, инсулина. Также в ней вырабатываются пищеварительные ферменты, обеспечивающие процессы расщепления и усвоения жиров, белков и углеводов. Переваривание пищи происходит под действием панкреатического сока, поступающего непосредственно в двенадцатиперстную кишку.
Ферменты и панкреатический сок начинают вырабатываться сразу после поступления любой пищи или напитков в желудок. Ферменты выполняют разные задачи:
- липаза — расщепляет жиры;
- лактаза, амилаза, мальтаза и инвертаза превращают углеводы в моносахара — глюкозу, галактозу и фруктозу;
- трипсин — обеспечивает усвоение организмом белков.
По сути, панкреатит — это самоотравление тканей поджелудочной железы продуцируемыми ею ферментами. Воспаление начинается при избыточной выработке некоторых ферментов в сочетании с повышенным давлением в протоках железы. Лишние ферменты попадают в общий кровоток, негативно влияя на работу мозга, почек и других внутренних органов.
Причины воспаления поджелудочной железы:
- Злоупотребление алкоголем. Более половины наблюдений (с.36-47) панкреатита связано с регулярным потреблением больших доз спиртного.
- Панкреатит часто развивается при желчнокаменной болезни, травмах живота, образовании кист в желчных протоках, злокачественных образованиях в железе.
- Заболевание может быть побочным эффектом приема некоторых лекарственных препаратов, например, диуретиков.
В группу риска входят диабетики, люди с другими эндокринными патологиями и гепатитом В или С. Иногда панкреатит развивается на фоне беременности или после пересадки почки.
Как алкоголь влияет на работу поджелудочной железы
Алкоголь в организме распадается с образованием ацетальдегидов, которые токсичны для человека. Клетки поджелудочной железы особенно восприимчивы к их губительному воздействию. Кроме того, употребление спиртных напитков может вызывать спазмы и сужение протоков поджелудочной, что приводит к скоплению в ней панкреатического сока. В результате пищеварительные ферменты начинают перерабатывать саму железу, вызывая воспаление. Со временем, если болезнь не лечить, клетки железы погибают (панкреонекроз) и заменяются рубцовой тканью, орган теряет способность функционировать, как раньше.
Важно понимать, что вид напитка и его качество в данном случае не имеют значения. Если напиток содержит алкоголь, он вреден. Особенно негативно на работе поджелудочной железы может сказываться употребление спиртного совместно с жирной пищей или пищей с высоким гликемическим индексом, так как эти продукты создают дополнительную нагрузку на орган.
Виды панкреатита
Самая общая классификация панкреатита опирается на характер течения заболевания: острый приступ или длительный хронический панкреатит с периодическими рецидивами. Эти две формы различаются по степени выраженности симптомов и требуют разных подходов к лечению.
Острый панкреатит
Воспалительный процесс при остром панкреатите развивается очень быстро и всегда сопровождается сильной болью. В большинстве случаев заболевание возникает на фоне злоупотребления спиртными напитками или после приема большого количества жирной пищи. Иногда обострению предшествует приступ острой печеночной колики.
Симптомы острого панкреатита:
- Сильная боль в левом подреберье, отдающая в другие органы. Болевой приступ длится примерно полчаса-час. Особенно сильно боль чувствуется в положении лежа на спине. Приступ усиливается после приема пищи, особенно жареной и острой, и любых спиртных напитков.
- Рвота, часто неукротимая с примесью желчи и горьким привкусом. Постоянная тошнота, не проходящая после рвоты.
- Субфебрильная или высокая температура.
- Иногда из-за нарушения оттока желчи наблюдается пожелтение глазных белков, очень редко — желтый оттенок кожи.
- В некоторых случаях болевой синдром сопровождается изжогой и вздутием живота.
При приступе острого панкреатита требуется незамедлительная медицинская помощь. Обезболивающие препараты приносят лишь временное облегчение, но не воздействуют на причину воспаления. При отсутствии квалифицированной помощи быстро увеличивается риск тяжелых осложнений: попадания инфекции на воспаленные ткани, некроза и абсцессов.
Острый панкреатит в тяжелой стадии может привести к шоку и полиорганной недостаточности.
Хронический панкреатит
Если после приступа острого панкреатита человек не соблюдает рекомендации врачей и продолжает употреблять спиртные напитки и неправильно питаться, болезнь с высокой долей вероятности переходит в хроническую стадию. Хронический панкреатит развивается при значительном характере повреждений поджелудочной железы во время первого эпизода болезни.
Заболевание характеризуется постепенными патологическими изменениями структуры клеток поджелудочной железы. Со временем она начинает терять свою основную функцию — выработку ферментов, необходимых для переваривания пищи. Внешнесекреторная недостаточность проявляется:
- диареей,
- вздутием живота,
- изменением характера каловых масс — они приобретают липкую консистенцию из-за большого количества жира в них и плохо смываются со стенок унитаза.
Хронический панкреатит может долгое время протекать бессимптомно: острая боль появляется, когда в поджелудочной железе уже произошли значительные патологические изменения. Во время приступа хронический панкреатит проявляется теми же симптомами, что и острый:
- сильная опоясывающая боль,
- тошнота,
- рвота,
- нарушения в работе кишечника.
Диагноз ставится на основании ультразвукового исследования, компьютерной или магнитно-резонансной томографии. В ходе исследования обычно обнаруживаются суженные протоки поджелудочной железы из-за образования в них камней — кальцинатов. Аппаратные методики позволяют также обнаружить кисты на месте атрофированной ткани. Лабораторные анализы крови при хроническом панкреатите мало информативны.
Недостаточность функции поджелудочной железы определяют по анализу каловых масс. При наличии в них специфического фермента — панкреатической эластазы — ставится диагноз «хронический панкреатит».
Важность ферментов при пищеварении
Функционирование человеческого организма обеспечивается сложной системой взаимосвязанных и взаимозависимых биохимических реакций. Благодаря особым белковым соединениям — ферментам или энзимам — все эти реакции ускоряются, обеспечивая быстрый обмен веществ. Действие ферментов очень избирательно: каждый из них способен инициировать, ускорять или замедлять только одну реакцию.
В основе процесса пищеварения лежит работа пищеварительных ферментов. Их главная задача — сделать процесс усвоения энергии быстрым и эффективным. Ферменты расщепляют компоненты пищи (белки, жиры и углеводы) на пригодные к всасыванию вещества. При этом количество вырабатываемых ферментов зависит от количества и качества съеденного.
Переваривание пищи начинается уже в ротовой полости. Измельченная зубами на мелкие кусочки пища смешивается со слюной, в которой содержится фермент альфа-амилаза. Чем лучше мы пережевываем пищу, тем проще ферменту слюнных желез превратить молекулы крахмала в растворимые сахара и облегчить процесс дальнейшей переработки.
После первичной обработки еда по пищеводу поступает в желудок, где начинают работу желудочный фермент пепсин и соляная кислота. Эти вещества создают желудочный сок, который:
- обеспечивает антибактериальную защиту организма;
- стимулирует выработку гормонов поджелудочной железы;
- регулирует моторику желудка;
- расщепляет жиры и выполняет ряд других функций.
Кроме пепсина, отвечающего за расщепление больших белковых молекул, в желудке производятся и другие ферменты, например:
- желатиназа — растворитель коллагена, желатина и других белков соединительной ткани;
- липаза — фермент, расщепляющий некоторые молекулы жира до жирных кислот и моноглицеридов;
- химозин — запускает процесс переваривания белка молока.
Значимую роль в процессе пищеварения играет желчь. В ее состав входят желчные кислоты, стимулирующие выработку панкреатического секрета.
Из желудка пищевой комок эвакуируется в двенадцатиперстную кишку, где и происходит основной процесс переваривания пищи. Его обеспечивают более 20 ферментов поджелудочной железы. Ферменты содержатся в панкреатическом соке, который продуцируется железой в объеме около двух литров в сутки.
Функции энзимов поджелудочной железы:
- протеазы — расщепление белков до аминокислот;
- нуклеазы — воздействуют на нуклеиновые кислоты ДНК;
- амилаза — расщепляет крахмал на простые сахара;
- липазы — разлагают жиры на высшие жирные кислоты и глицерин.
Завершается процесс пищеварения под действием ферментов тонкой кишки и полезных бактерий, обитающих в кишечнике. В кишечнике происходит всасывание переработанной пищи в организм (рис. 1).
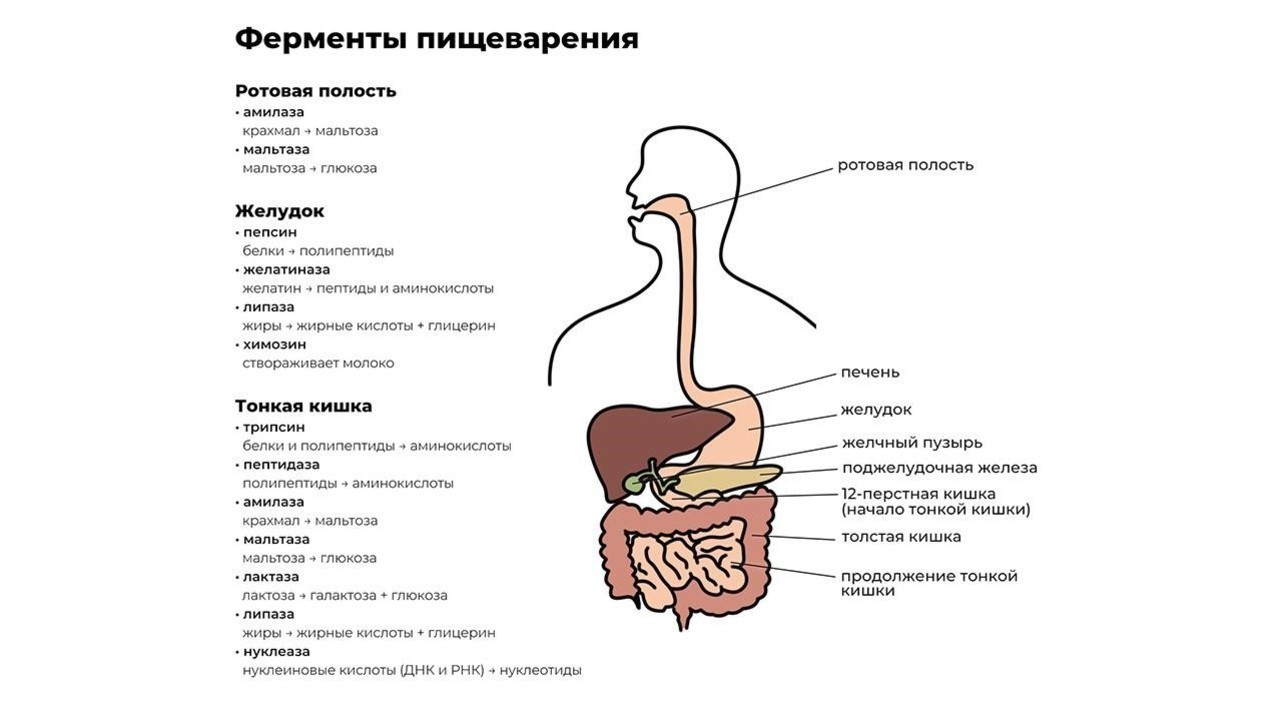 Рисунок 1. Некоторые важные ферменты пищеварения. Источник: Jason Northwest
Рисунок 1. Некоторые важные ферменты пищеварения. Источник: Jason Northwest
При нарушении функции выработки ферментов органами системы пищеварения, особенно поджелудочной железой, происходит расбалансировка всего организма. Подобный дисбаланс влечет за собой тошноту, диарею, метеоризм с последующей анемией и истощением.
Что принять во время еды при дефиците панкреатических ферментов
При панкреатите процесс выработки поджелудочной железой пищеварительных ферментов нарушается, вследствие чего человек страдает от дискомфорта и болей в желудке. В этом случае после полного обследования может быть назначена заместительная терапия.
Задача лечения ферментными препаратами — восполнить их недостаток в организме, снизив при этом нагрузку на поврежденный орган. В некоторых случаях такая терапия назначается пожизненно.
Важно! Действие всех ферментных препаратов начинается через 20-30 минут после приема пищи, поэтому пить их нужно строго перед едой в назначенной лечащим врачом дозировке!
Современная фармакология предлагает большое количество различных ферментных препаратов животного и растительного происхождения. Некоторые из них направлены только на восполнение недостатка какого-то одного энзима, например, расщепляющего лактозу или жиры. Есть и средства комплексного воздействия, назначаемые при дефиците нескольких ферментов в различных органах пищеварительной системы.
Ферменты поджелудочной железы получают из органов коров или свиней. В состав лекарственных средств входят основные панкреатические энзимы — амилаза, липаза и трипсин.Полиферментные препараты помимо чистого панкреатина могут включать желчные кислоты, адсорбенты или другие ферменты.Все препараты подбираются строго индивидуально с учетом характера течения заболевания и выраженности симптомов.
Для чего нужна диета при панкреатите
В процессе лечения панкреатита питание играет ничуть не меньшую роль, чем лекарственные препараты. Основная цель назначаемой диеты — восстановление функций поджелудочной железы и нормализация процесса выработки пищеварительных ферментов.
Тяжелые для переработки продукты увеличивают нагрузку на воспаленный орган. После обильного застолья с жирными жареными блюдами поджелудочная железа начинает усиленно вырабатывать ферменты для ее перевариваривания. Если протоки железы сужены, вырабатываемый в экстремальном режиме панкреатический сок скапливается в железе, усугубляя развитие болезни — пораженная поджелудочная железа начинает переваривать саму себя.
Сигналы о том, что железа работает в усиленном режиме, включают:
- тяжесть в животе после приема пищи,
- изжогу,
- отрыжку,
- приступы боли в области желудка.
Конечно, постоянно придерживаться строгой диеты не просто, особенно в домашних условиях. Люди со строгими ограничениями в питании вынуждены готовить себе отдельно и удерживаться от соблазнов съесть что-нибудь жареное или острое.
Важно понимать, что одно нарушение диеты может вызвать острый приступ панкреатита со всеми вытекающими последствиями: сильной болью, тошнотой, рвотой и диареей. Единственный срыв может свести на нет все усилия по поддержанию длительной ремиссии.
Правила диеты № 5: что можно и что нельзя есть при панкреатите
Диета при панкреатите имеет много ограничений и по разрешенным продуктам, и по способу их приготовления. Специально для людей, испытывающих проблемы с поджелудочной железой, одним из основоположников отечественной диетологии и гастроэнтерологии профессором И.И. Певзнером был разработан диетический стол № 5.
Но, прежде чем знакомиться с конкретными положениями этой диеты, необходимо принять во внимание общие принципы питания при панкреатите:
- питаться нужно 5 раз в день небольшими порциями;
- исключить жареные и маринованные продукты;
- при острой стадии заболевания пищу нужно измельчать или протирать;
- в рационе должен преобладать животный белок;
- количество жиров в день не должно превышать 50 г;
- сахар также попадает под строгое ограничение — не больше 30 г в день;
- под запретом продукты, повышающие метеоризм, — сладкие газированные напитки, любые бобовые, сладкие яблоки и виноград, сладкая сдоба и некоторые другие;
- потребление соли сводится к минимуму — не больше трех-пяти граммов.
Важно! При панкреатите можно есть медленные углеводы, при этому нужно следить за соотношением нутриентов в блюдах. Не стоит себя обманывать тем, что сахар можно заменить медом, его потребление также следует контролировать. В первое время обязательно понадобится калькулятор. Необходимо сразу рассчитать норму калорий в сутки и баланс белков, жиров и углеводов исходя из индекса массы тела. Эту информацию легко найти в интернете на сайтах, посвященных правильному питанию и здоровому образу жизни. Для подсчета калорий и количества нутриентов существуют различные мобильные приложения.
Все перечисленные принципы учтены в диете № 5, которая существует в базовом и расширенном вариантах.
Базовый вариант показан при рецидивах хронического панкреатита и при остром характере заболевания. В острой фазе диета более строгая со множеством ограничений. Она направлена на разгрузку поджелудочной железы и снятие симптомов острого воспаления. В первые 3 дня острой стадии пациенту рекомендуется голодание для отдыха поджелудочной железы. Далее в течение 3-7 дней разрешено питание углеводными продуктами маленькими порциями с небольшими интервалами. Калорийность рациона в эти дни должна быть пониженной, а пища употребляется только в протертом или полужидком виде.
Важно! Распространено мнение, что при любых проблемах с пищеварением хорошо помогает наваристый бульон, особенно куриный. При панкреатите, заболеваниях желчного пузыря и других патологиях ЖКТ жирные наваристые бульоны категорически противопоказаны! Излишнее количество животного жира значительно увеличивает нагрузку на поджелудочную железу и препятствует нормализации состояния.
В рацион включаются каши на воде и овощные супы с различными крупами, кроме пшенной и кукурузной, вареные или приготовленные на пару протертые овощи. Из напитков разрешены некрепкий чай, кисель, компот из сухофруктов. Хлеб разрешен только белый и слегка подсохший, можно есть сухарики и печенье типа галет.
На третий день углеводной диеты постепенно вводят белковые продукты:
- суп из постного мяса, желательно варить бульон из телятины, индейки или куриной грудки, мясо из бульона следует пропустить через мясорубку или измельчить в блендере;
- омлет, приготовленный на пару или яйца всмятку;
- паровые котлеты из постного мяса или нежирной рыбы;
- творожные запеканки и суфле из творога с минимальной жирностью.
Диета № 5 признана максимально щадить поджелудочную железу, которой в стадии обострения нужен полный покой. Разрешенные и запрещенные продукты для базовой диеты приведены в таблице 1.
Важно! Преобладание белковой пищи в рационе может привести к запорам. В этом случае нужно добавлять больше сырых овощей и фруктов из разрешенного списка. При подагре предпочтение отдается белкам растительного происхождения или морской рыбе.
Некрепкий чай с добавлением лимона и небольшим количеством сахара
Разбавленные водой овощные и фруктовые соки
Компоты и морсы из свежих фруктов без сахара
Шоколад и какао
Любой алкоголь, включая пиво
Овощные супы без поджарки
Крупяные супы или суп с лапшой
Борщ на бульоне из постного мяса без поджарки
Классический борщ с поджаренными овощами
Щавелевый суп или суп со шпинатом
Окрошка на кефире, квасе или сыворотке
Гречневая, овсяная, рисовая каша на воде или на разбавленном молоке
Плов с сухофруктами
Запеканки и пудинги из круп
Индейка и курица без кожи, предпочтительно белое мясо
Морепродукты – в ограниченном количестве
Морская рыба (2-3 раза в неделю)
Молочные сосиски – очень ограниченно
Жирная речная рыба
Рыбные и мясные консервы
Хлеб с отрубями
Любая сладкая выпечка
Изделия из сдобного теста
Жареные пирожки с любой начинкой
Кисломолочные продукты низкой жирности
Натуральные йогурты без добавок
Жирные кисломолочные продукты
Сильно соленые рассольные сыры
Помидоры (только в стадии ремиссии и в небольшом количестве)
Консервированные и маринованные
Кукуруза, спаржа, баклажаны, редька и редис
Фрукты при остром и хроническом панкреатите

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Панкреатит, или воспаление поджелудочной железы, вырабатывающей важные пищеварительные ферменты, считается заболеванием людей с неправильным режимом и рационом питания, а также тех, кто злоупотребляет спиртными напитками. Понятно, что лечение болезни в первую очередь основывается на изменении пищевых привычек при помощи диеты. А поскольку диета при панкреатите довольно строгая, то многих пациентов волнует вопрос, насколько полезными и безопасными окажутся фрукты при панкреатите, ведь в силу своих особенностей эти ценные пищевые продукты могут оказывать раздражающее действие на воспаленный орган.
Можно ли фрукты при панкреатите?
Ответить на этот, казалось бы, вполне логичный вопрос не так просто, ведь панкреатит может протекать в разных формах, подход к лечению которых заметно отличается. Да и фрукты имеют различные свойства, что не дает возможности говорить о них обобщенно.
Начнем с того, что острый панкреатит, в 99% случаев развивающийся вследствие злоупотребления алкоголем, довольно опасное состояние, требующее активного экстренного лечения в условиях стационара. Понятно, что ни о каких фруктах в это время речи идти не может. Самый эффективный способ лечение острого панкреатита – голодание. Нужно дать поджелудочной железе возможность отдохнуть, чтобы она могла быстрее восстановиться.
Включать в меню фрукты при остром панкреатите можно лишь после стабилизации состояния. И то вводить их в свой рацион придется постепенно, сначала в виде компотов и киселей (сами плоды из них удаляют, ведь в них содержится клетчатка, тяжелая для поджелудочной железы), пюре из запеченных фруктов без кожицы, затем добавляются некислые разбавленные фруктовые и фруктово-ягодные соки. Только когда работа поджелудочной железы в полной мере восстановится, в меню включают перетертые, а затем и цельные свежие плоды фруктовых деревьев.
При хроническом течении болезни также советуют быть осторожными с фруктами. Панкреатит – эта патология, для которой свойственны сезонные (и не только) периоды обострения. Обострения хронического панкреатита, хотя и протекают в более легкой форме, чем острый панкреатит, но все же не менее опасны. Пусть стационарное лечение обострений требуется далеко не всегда, но осторожность в выборе продуктов питания придется соблюдать по максимуму.
Первые 2 дня после начала обострения нужно постараться дать поджелудочной железе отдых, отказавшись от пищи вообще. Да и есть ли смысл кушать, если мучают постоянная тошнота и рвота. Но даже если рвоты нет, питание может заключаться в употреблении чистой воды (можно природной минеральной без газа) или некрепкого отвара шиповника до 0,5 литра в день.
Фрукты, вернее пока только жидкие или полужидкие блюда, приготовленные из них, включают в рацион, когда состояние пациента заметно улучшится. Сначала предпочтение отдают несладким компотам и киселям. Добавление сахара вызовет повышение уровня глюкозы в крови, ведь больная поджелудочная не может пока вырабатывать в достаточных количествах инсулин, необходимый для превращения глюкозы в энергию.
Далее добавляют в рацион протертые отварные или запеченные фрукты и не магазинные фруктовые соки без добавления сахара. Дальнейшее улучшение состояния позволяет расширить фруктовое меню, включая в него муссы, пудинги, желе из натуральных соков и другие вкусные десерты на основе фруктов и ягод.
В периоде между обострениями выбор фруктов и блюд из них достаточно большой, ведь фрукты являются не только вкусным десертом, но и ценным источником полезных для организма веществ (в первую очередь витаминов и минералов). Однако во всем нужно соблюдать меру и придерживаться определенных правил при выборе фруктов.
Какие фрукты можно при панкреатите?
Трудно представить полноценное питание без фруктов. Именно отсутствие фруктов и ягод, а также утеря ними своих полезных свойств в процессе хранения, становится причиной весеннего авитаминоза. Не все можно компенсировать ранней зеленью, а тем более в июле-августе, когда и зелени-то сочной уже немного остается.
Да и можно ли себе представить счастливую жизнь без фруктов, источника радости и наслаждения? Нет, отказываться от употребления фруктов нельзя, даже при такой патологии, как панкреатит, требующей неуклонного соблюдения диеты. Исключать фрукты из своего рациона можно лишь на небольшое время, пока болезнь находится в острой стадии.
Да и диета при панкреатите не исключает абсолютно все фрукты. В ней присутствует довольно длинный список разрешенных продуктов растительного происхождения, среди которых фруктов тоже немало.
Так какие же фрукты можно употреблять при панкреатите без опасения еще больше навредить своему здоровью? Для начала рассмотрим общие требования, предъявляемые к фруктам и способам их приготовления при данной патологии.
Итак, фрукты на столе больных панкреатитом должны быть лишь спелыми и мягкими. Если жесткой оказывается только шкурка, ее нужно снять. Любые фрукты и ягоды нужно тщательно пережевывать, перетирать сквозь сито или измельчать в блендере, так они будут создавать меньшую нагрузку на поджелудочную железу.
Не допускается употребление в пищу кислых фруктов или тех, которые содержат жесткую клетчатку (обычно это твердые сорта яблок и груш либо недозрелые плоды). Кислые фрукты раздражают слизистую органов ЖКТ, а жесткие содержат трудноперевариваемую клетчатку, и тем самым усложняют работу поджелудочной железы.
Но и сильно сладкими фруктами увлекаться не стоит, ведь воспаленная поджелудочная пока не в силах контролировать уровень сахара в крови. К тому же сахар такой же раздражитель, как и кислота.
Сажем сразу, что не все фрукты рекомендуется употреблять в свежем виде. Например, многие сорта яблок желательно предварительно запечь, несмотря на то, что при этом утрачивается часть витаминов. Кстати, печеные яблоки для поджелудочной железы предпочтительнее свежих.
А вот консервированные фрукты, закатанные в банки соки и компоты больным панкреатом употреблять нельзя вне зависимости от вида и характеристик используемых плодов.
Фрукты при хроническом панкреатите
Как мы уже разобрались, фрукты при панкреатите врачи разрешают употреблять лишь в период ремиссии, когда состояние пациента стабилизировалось, а воспаление поутихло. Давайте теперь подробнее изучим вопрос, какие именно фрукты можно есть при хроническом панкреатите.
Яблоки. Этот популярный в нашем регионе фрукт нравится и детям, и взрослым. Но проблема в том, что созревают яблоки разных сортов не одновременно, а летние и зимние их сорта отличаются своими характеристиками.
Летние сорта являются более мягкими. Шкурка у них более податливая, а мякоть рыхлая. Эти сорта скорее сладкие, чем кислые. А значит, такие плоды можно спокойно употреблять при панкреатите, по возможности все же сняв с них кожицу.
Абрикос. Это довольно сладкий фрукт с неплотной сочной мякотью. Он подходит для меню больных панкреатитом. Правда, некоторые дикие плоды имеют внутри жесткие прожилки, поэтому их нужно перетирать сквозь сито.
Черешня. Это та же сладкая вишня с легкой кислинкой, которая не оказывает раздражающего действия на органы пищеварения, а значит, допускается при панкреатите.
Слива. В рацион больных панкреатитом можно включать спелые плоды этого фрукта без выраженной кислоты. Употребляют без кожицы.
Персик. Этот ароматный фрукт рекомендуют употреблять во время ремиссии, поскольку он помогает восстановить организм после болезни. Допускается употребление спелых плодов без кожицы.
Груши. Разрешены спелые летние плоды с неплотной сочной или крахмальной мякотью.
Бананы. Без проблем можно кушать в свежем виде. Отдавать предпочтение нужно спелым плодам, которые рекомендованы даже во время стихания острой фазы болезни.
Мандарины. Среди цитрусовых фруктов при панкреатите предпочтение рекомендуется отдавать именно им, ведь они самые сладкие (в отличие от остальных более кислых заморских фруктов из разряда цитрусовых), а значит, имеют наименьшее раздражающее действие на органы ЖКТ.
Ананасы. Этот заморский фрукт допускается употреблять в ограниченном количестве, выбирая самые спелые и мягкие дольки. Употребляется в свежем виде и термически обработанном в составе блюд. Консервированные ананасы при панкреатите лучше не ставить на стол.
Авокадо. Источник растительных жиров, которые организмом усваиваются легче животных, а значит, такой полезный фрукт исключать из рациона нельзя. Правда, мякоть его немного жестковата, что делает возможным его употребление лишь в период ремиссии.
Разбавить рацион больных хроническим панкреатитом можно и при помощи ягод, которые используют в свежем (перетертом) виде, добавляют в десерты, кисели, компоты и даже в мясные блюда, используют в качестве сырья для соков и морсов. Допускается употребление винограда (не в виде сока и без косточек), черной смородины и крыжовника (перетирают, чтобы убрать семена), черники, голубики и брусники (используют для приготовления напитков и десертов), шиповника (в виде отвара), клубники и малины (небольшими порциями лишь в фазу ремиссии, перетертыми, без семян). Ягоды калины можно употреблять в ограниченном количестве как противовоспалительное средство.
Некоторые фрукты убирают из рациона на период обострения и возвражщают в меню только по достижении стойкой ремиссии. Возможность их употребления обязательно нужно обсудить с врачом.
К таким фруктам относятся: хурма (этот очень сладкий фрукт, который может спровоцировать запоры), апельсины сладких сортов (лучше употреблять в виде разбавленного сока), зимние не кислые яблоки (едят лишь после термической обработки, которая проводится для того, чтобы плоды сделать более мягкими и легкоперевариваемыми).
Манго является очень сладким фруктом, с которым нужно быть осторожными, ведь он вызывает резкое повышение сахара в крови. Такой фрукт допустимо есть изредка и в небольшом количестве, когда воспаление в поджелудочной железе утихло, и она стала работать нормально.
Заморский фрукт под названием киви также можно употреблять во время ремиссии не более 1-2 небольших созревших плодов. Шкурку обязательно срезают, а мякоть протирают сквозь сито, чтобы удалить мелкие грубые косточки. При обострении фрукт не употребляется даже на стихающей стадии.
Какие фрукты нельзя при панкреатите?
Как видим, рацион больных хроническим панкреатитом в стабильной стадии достаточно разнообразен, тем не менее, были названы не все известные в нашей стране фрукты. Это говорит о том, что даже полезные в обычной ситуации фрукты не всегда оказываются полезными и безопасными во время болезни. А поскольку панкреатит в большинстве случаев переходит в хроническую форму, то отказ от «вредных» фруктов должен стать стилем жизни пациента.
При панкреатите не допускается употребление недозрелых жестких плодов. Исключаются из рациона и фрукты с выраженным кислым вкусом, а также те, которые могут спровоцировать нарушение стула (понос или запор).
Список таких продуктов невелик, и все же они есть:
- недозревшие плоды летних и зимних сортов яблок (высокое содержание клетчатки),
- кислые и жесткие яблоки зимних сортов (много клетчатки и кислоты),
- зимние сорта груш (разрешены лишь после того, как они отлежатся и станут мягче, кожицу снимают в любом случае),
- незрелые плоды киви,
- гранат и гранатовых сок (большое содержание кислоты),
- грейпфрут с его сильным раздражающим и стимулирующим выработку пищеварительных ферментов действием на органы ЖКТ (допускается применение разбавленного сока в составе блюд, можно 1или 2 раза в неделю съесть 2-3 дольки самого сладкого плода),
- вишня (также содержит много кислоты),
- айва (высокое содержание клетчатки),
- лимон (один из самых кислых плодов, поэтому при панкреатите находится под строгим запретом), а также лимонный сок.
- среди ягод под запрет попадают клюква и облепиха, которые славятся очень сильным кислым вкусом, а также любые другие кислые ягоды.
Самое категоричное отношение врачей к употреблению при панкреатите лимона и граната. Остальные фрукты можно включать в рацион не в свежем, а термически обработанном виде в составе различных блюд, напитков и десертов. Важно при этом обращать внимание на свое самочувствие. Если употребление какого-либо фрукта вызывает дискомфорт в области желудка и поджелудочной железы (тяжесть, болевые ощущения, тошнота), от него лучше отказаться вообще.
Из всего вышесказанного делаем вывод: фрукты при панкреатите кушать не только можно, но и нужно. При этом важно следить за своим состоянием. В периоды обострения болезни от употребления свежих фруктов отказываемся вообще, начиная их употребление в жидком и перетертом виде, когда утихнет опасная симптоматика. Во время ремиссии придерживаемся правила: фрукты на столе должны быть спелыми, достаточно мягкими, не кислыми, но и не очень сладкими. И главное, не стоит кушать свежие фрукты натощак или в большом количестве, предпочтение стоит отдавать фруктовым компотам и киселям, а также отварным, тушеным или приготовленным на пару фруктам, не забывая и о других полезных продуктах питания.
Дыня при сахарном диабете

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Большинство диабетиков вынуждено ограничивать свой рацион – и, в первую очередь, это касается углеводной пищи, в том числе сладких фруктов и ягод. Но как удержаться в сезон, когда в магазинах и на рынках повсеместно предлагают сладкие и ароматные плоды – дыню. У многих больных сразу же появляется логичный вопрос: дыня при диабете разрешена? Можно ли полакомиться несколькими кусочками без дальнейших неблагоприятных последствий для самочувствия и здоровья?
Можно ли есть дыню при сахарном диабете 1 и 2 типа?
Правильному питанию отводят ведущее место в лечебной схеме для больных диабетом. При этом приходится изменять и частоту приема пищи, и её энергетическую ценность, и состав.
Рацион человека, болеющего диабетом, должен включать в себя до 20% протеинов, до 30% липидов и около 50% углеводов. Для диабетиков крайне важно обращать внимание на показатели гликемического индекса продуктов, ведь особенное значение для больных диабетом имеет объем употребленных углеводов, и их характеристики. Одновременно рацион не должен быть монотонным и мрачным – разнообразие крайне необходимо.
Если говорить о фруктово-ягодном меню – в частности, о дыне при диабете, то здесь основным камнем преткновения становятся сахароза и фруктоза – натуральные сладости, которые всегда присутствует во фруктах. Безусловно, они имеются и в мякоти дыни, наряду с другими сахарами:
- сахароза 6%;
- фруктоза 2,5%;
- глюкоза 1,2%.
Чтобы не произошло резкого подъема уровня сахара в крови, и употребление дыни при диабете принесло лишь пользу, нужно учесть несколько советов от специалистов:
- Дыня относительно малокалорийна (до 40 ккал в 100 г), однако показатели гликемического индекса диабетиков не радуют, находясь в пределе 65-69. Получается, что дыня при диабете приводит к быстрому, но непродолжительному повышению содержания сахара в кровотоке. Если человек здоров, то после употребления дыни у него в кровь выбрасывается инсулин, вызывающий понижение глюкозного уровня. В итоге наблюдается гипогликемическое состояние с дальнейшим появлением ощущения голода. А вот у диабетиков эта схема нарушается, поэтому дыню при диабете разрешается кушать дозировано, понемногу – например, совершая несколько подходов по 200 г, ограничив при этом потребление других блюд с углеводами.
- До начала сезона дыни (когда больной планирует её употребление) врачи советуют на протяжении некоторого времени контролировать содержание глюкозы в кровотоке. Это позволит узнать динамику скачков сахарной концентрации. Такой же контроль следует осуществить и после завершения сезона дыни.
- Добавлять дыню в рацион нужно понемногу, начиная, к примеру, с 200 г в сутки. При этом врачи советуют при диабете выбирать дыни плотные, не слишком сладкие, с пониженным содержанием сахаров.
- Дыня богата клетчаткой, поэтому не стоит смешивать мякоть с другой пищей. Лучше употребить несколько кусочков примерно за полчаса до основной еды.
Не менее важно выбирать качественную дыню, без содержания нитратов и тяжелых металлов. В противном случае вместо наслаждения вкусом и ароматом дыни человек может получить лишь вред.
Можно ли дыню при гестационном диабете?
Гестационный диабет может наблюдаться в период вынашивания ребенка – но не у всех беременных женщин, а только у 4% из них. Такая разновидность диабета самоустраняется через некоторое время после родов.
Причина данной неполадки состоит в снижении восприимчивости инсулина клетками. Как правило, изначально это объясняется гормональными перестройками в женском организме. В скором времени после рождения ребенка состояние гормонов и глюкозы нормализуется. Однако женщине необходимо предпринять меры предосторожности, чтобы гестационная форма диабета не трансформировалась в истинный диабет. Для этого доктор назначает специальное питание.
Женщинам с диагностированным гестационным диабетом врачи позволяют кушать дыню, однако количество этого продукта должно быть минимальным и не превышать 300-400 г в день. Ни в коем случае нельзя забывать и о качестве дыни, употребляя только те экземпляры, которые не будут представлять опасности для здоровья будущей матери и её малыша.
Дыня при диабете беременных пойдет на пользу, если включать её в рацион постепенно и соблюдать умеренность при употреблении.
Горькая дыня момордика при диабете
Дыня может быть представлена разными сортами. Имеется и специфический сорт дыни, которая обладает лечебным свойством именно для больных диабетом. Речь идет о «горькой» дыне – момордике, полезные качества которой были оценены многими пациентами, страдающими диабетом. Тем не менее, научных подтверждений данным фактам нет.
В кругах лиц, болеющих диабетом, чаще всего используют листья и мякоть дыни момордики. Мякоть нарезают небольшими кусками, солят и обжаривают на сковородке с нарезанным луком. Подают в качестве дополнения к блюдам из овощей и мяса. Кроме этого, из такой дыни можно готовить салаты, мариновать и запекать.
Почему эта специфическая горьковатая дыня полезна при диабете? Дыня момордика содержит лектины – аналоги протеина CIC3, и проинсулин. Эти протеины помогают проинсулину трансформироваться в обычный инсулин, а также обладают способностью связывать сахара. При систематическом употреблении горьковатой дыни увеличивается количество β-клеток, тем самым повышается возможность выработки собственного инсулина поджелудочной железой. Такая дыня при диабете нормализует количество глюкозы в кровотоке, укрепляет иммунитет.
 [1], [2], [3], [4], [5], [6], [7]
[1], [2], [3], [4], [5], [6], [7]
Польза и вред дыни при диабете
Дыня при диабете может принести и вред, и пользу. От чего это зависит?
Мякоть дыни содержит до 90% влаги. В ста граммах дыни может содержаться 0,5-0,7 г протеинов, меньше 0,1 г жиров и больше 7 г углеводов, при этом калорийность относительно мала – примерно 35-39 ккал.
Биологический и химический состав съедобной мякоти дыни разнообразен:
- витамины A и C, токоферол, фолиевая кислота, витамины группы B;
- железо, марганец, йод, цинк, кремний;
- натрий, фосфор, калий, магний и пр.;
- аминокислоты, каротиноиды.
В дыне присутствуют и специфическое вещество, именуемое инозитом, которое предупреждает скопление жиров в печени. Также дыня славится мягким слабительным и мочевыделительным воздействием.
- Дыня при диабете избавляет от усталости, улучшает сон, успокаивает.
- Дыня улучшает метаболизм, очищает кровь, борется с анемией.
- Дыня улучшает течение процессов в головном мозге.
- Дыня стабилизирует гормональный баланс, укрепляет иммунную систему.
Дыня при диабете может стать вредной, если её поедать неумеренно, в больших количествах, либо совместно с другой пищей, что может привести к нарушению нормальных пищеварительных процессов.
Наибольшей опасностью отличаются дыни сомнительного происхождения, так как содержащиеся в них нитраты и прочие вредные соединения могут серьезно ухудшить здоровье человека.
В целом, дыня при диабете полезна. Но есть её необходимо с осторожностью – понемногу, отдельно от другой пищи. Если соблюдать все врачебные рекомендации, то удастся получить немалую пользу от данного продукта.
 [8], [9]
[8], [9]
Можно ли есть дыню при диабете 2 типа
Аппетитные плоды дыни способны в прямом смысле слова дарить человеку счастье — за счет особых соединений, входящих в их состав, и в частности вещества под названием холин. Ароматное лакомство знаменито не только своим вкусом, но и рядом целебных свойств, благодаря которым дыня с успехом применяется в народной медицине.
Одно из нарушений обменных функций организма — сахарный диабет. При обилии нездоровой пищи это заболевание поражает не только пациентов пожилого возраста, но и молодых людей. Из статьи вы узнаете, можно или нет употреблять дыню при диабете 2 типа, и будет ли этот продукт облегчать или усугублять состояние пациентов.
Состав мякоти дыни

Чтобы оценить полезные и вредные свойства дыни, стоит разобраться в составе съедобной части плода. На российском рынке встречаются несколько сортов дынь:
- Колхозница — имеет классическую ровную округлую форму с тонкой кожурой желтого цвета и беловато-желтой мякотью;
- Торпеда — овальной вытянутой формы с сеткой трещин на бледно-желтой кожуре;
- Ананасная дыня — имеет овальную форму и желто-оранжевую кожуру с трещинами;
- Каталупа — круглоовальной формы с зеленой кожурой и ярко-оранжевой мякотью;
- Эфиопка — имеет овально-округлые плоды с шершавой кожурой, продольные жилки делят их на дольки, цвет мякоти – белый.
Редко встречаются экзотические сорта Вьетнамской дыни, Мышиной и Рогатой дыни, которую называют Кивано.
Содержание пищевых элементов в мякоти варьируется в зависимости от сорта и условий произрастания. Средние показатели для сортов Колхозница и Канталупа представлены в таблице.
| Пищевой показатель | Количество в 100 г мякоти дыни Колхозница | Количество в 100 г мякоти дыни Канталупа |
| Калорийность | 35 ккал | 34 ккал |
| Белки | 0,6 г | 0,84 г |
| Жиры | 0,3 г | 0,19 г |
| Пищевые волокна | 0,9 г | 0,9 г |
| Крахмал | 0,1 г | 0,03 г |
| Сахароза | 5,9 г | 4,35 г |
| Глюкоза | 1,1 г | 1,54 г |
| Фруктоза | 2 г | 1,87 г |
| Мальтоза | — | 0,04 г |
| Галактоза | — | 0,06 г |
| Общее содержание углеводов | 8,3 г | 8,16 г |
| Вода | 90 г | 90,15 г |
| Витамин А | 33 мкг | 169 мкг |
| Бета-каротин | 400 мкг | 2020 мкг |
| Витамин Е | 0,1 мг | 0,05 мг |
| Витамин С | 20 мг | 36,7 мг |
| Витамин К | — | 2,5 мкг |
| Витамин В1 | 0,04 мг | 0,04 мг |
| Витамин В2 | 0,04 мг | 0,02 мг |
| Витамин В5 | 0,23 мг | 0,11 мг |
| Витамин В6 | 0,06 мг | 0,07 мг |
| Витамин В9 | 6 мкг | 21 мкг |
| Витамин РР | 0,9 мг | 1,5 мг |
| Холин | — | 7,6 мг |
| Фитостерины | — | 10 мг |
| Калий | 118 мг | 267 мг |
| Кальций | 16 мг | 9 мг |
| Магний | 13 мг | 12 мг |
| Натрий | 32 мг | 16 мг |
| Сера | 10 мг | — |
| Фосфор | 12 мг | 15 мг |
| Хлор | 50 мг | — |
| Железо | 1 мг | 0,21 мг |
| Йод | 2 мкг | — |
| Кобальт | 2 мкг | — |
| Марганец | 0,04 мг | 0,04 мг |
| Медь | 0,05 мг | 0,04 мг |
| Фтор | 20 мкг | 1 мкг |
| Цинк | 0,09 мг | 0,18 мг |
| Селен | — | 0,4 мкг |
При диабете важно, чтобы в организм поступало достаточное количество цинка. Самая высокая концентрация этого микроэлемента — в плодах сорта Канталупа.
На вопрос, повышает ли дыня сахар в крови, ответ однозначный – да. Мякоть вызревших плодов всех сортов содержит от 6 до 10 г простых углеводов в 100 г съедобной части. Простые углеводы представлены сахарозой, глюкозой и фруктозой. Содержание этих веществ прямо пропорционально влияет на гликемический индекс продукта.
Для диабетиков 2 типа эндокринологи и диетологи рекомендуют:
- включать в рацион продукты с гликемическим индексом 55 и ниже без ограничений;
- со средним (56-69 единиц) — употреблять в умеренном количестве;
- с высоким (от 70 и выше) — исключать.
Гликемический индекс дынной мякоти – 65 единиц, поэтому потребление этого фрукта при сахарном диабете рекомендуется ограничить.
Полезные свойства дыни
Биологически активные вещества, содержащиеся в мякоти дыни, оказывают ряд положительных эффектов на организм человека:
- легкоусваиваемые углеводы помогают нервной системе восстановиться после стрессов, операций и травм;
- витамины А и Е способствуют омоложению и обновлению клеток кожи;
- бета-каротин восстанавливает сумеречное зрение;
- вода (90-92 % в составе) помогает летом переносить жару, защищает от обезвоживания;
- витамин С поддерживает иммунную систему, участвует в синтезе ферментов крови и коллагена – строительного белка соединительной ткани;
- витамин К отвечает за свертываемость крови;
- витамины РР и группы В нормализуют обмен веществ, восстанавливают функции нервной, мышечной, сердечно-сосудистой и кровеносной систем;
- холин стимулирует выработку серотонина – гормона удовольствия, который снижает стресс и нервное напряжение;
- фитостерины уменьшают уровень холестерина в крови;
- калий и магний расслабляет нервные и мышечные ткани;
- кальций – структурный компонент эмали зубов и костной ткани, необходимый также для сократительной функции мышечных волокон и свертывания крови;
- сера, селен и фосфор способствуют росту волос и ногтей, улучшают цвет кожи;
- железо, медь, кобальт и марганец участвуют в синтезе клеток крови, стимулируют защитную функцию печени, помогают организму восстановиться после интоксикации;
- цинк улучшает синтез инсулина и ряда других активных ферментов;
- йод — структурный компонент тиреоидных гормонов щитовидной железы, регулирует обменные процессы.
Дынная мякоть – низкокалорийный продукт, несмотря на высокое содержание простых углеводов. В ограниченном количестве она включается в состав жиросжигающих диет, но не рекомендуется пациентам с ожирением 2 и 3 степени, так как фитостерины дынной мякоти могут усугубить атеросклероз.

Употребление дыни облегчит состояние пациентов с анемией и остеопорозом, при стрессах и травмах. Полезно употреблять этот продукт при проблемах с пищеварительным трактом, цистите, нарушении свертываемости крови.
Цинк в составе дынной мякоти предотвращает развитие сахарного диабета, но при уже развившемся заболевании способен незначительно облегчить состояние пациентов. 100 г дынной мякоти восполняют 1 % потребности организма в цинке. Так как его количество невелико, польза дыни не перекрывает вред от потребления углеводов при диабете.
Виды диабета и дыня
По причинам развития заболевания диабет делят на наследственный (1 типа) и приобретенный (2 типа).
Признаки диабета 1 типа:
- Передается по наследству, диагностируется с рождения.
- Связан с синтезом инсулина в неактивной форме или его отсутствии.
- Встречается во всех возрастных категориях.
- Количество подкожной жировой ткани снижено, масса тела может быть недостаточной или нормальной.
- В течение всей жизни пациенты вынуждены принимать инъекции инсулина.
- Низкоуглеводная диета не назначается, но после приема пищи необходимо принять инсулин.
Диабетикам 1 типа можно употреблять дыню, но только при совместной инсулинотерапии.
Признаки диабета 2 типа:
- Не передается по наследству, развивается при неконтролируемом потреблении сахаросодержащих продуктов. Часто сопровождается ожирением и другими метаболическими нарушениями. В редких случаях развивается при длительном воспалительном процессе или при раке поджелудочной железы, когда погибают бета-клетки.
- Инсулин синтезируется, но клетки организма теряют к нему чувствительность. Глюкоза накапливается в крови и преобразуется в жиры, которые откладываются в подкожном слое. В результате в организме образуются побочные продукты – кетоновые тела, которые выводятся с мочой и выдыхаемым воздухом (фруктовое дыхание).
- Пациенты часто имеют избыточный вес.
- Диабетики 2 типа – пациенты пожилого или среднего возраста.
- Препараты при диабете 2 типа не содержат инсулин, а способствуют повышению чувствительности клеток к этому гормону.
- Назначается низкоуглеводная диета, исключающая сахар и продукты с высоким гликемическим индексом.
Дыню при сахарном диабете можно употреблять в ограниченном количестве.
Ограничения и правила употребления дыни при сахарном диабете II типа
Норма употребления для пациентов с диабетом 2 типа – 100-200 г мякоти в день. При этом из суточного рациона исключаются другие продукты с углеводами.
Чтобы снизить риск резкого повышения уровня сахара в крови, возьмите на заметку следующие лайфхаки:
- Выбирайте недозрелые плоды, они содержат меньше сахара и больше клетчатки.
- Среди сортов сладкой дыни при диабете оптимально выбирать Канталупу, содержащую меньше сахара и глюкозы, но больше цинка.
- Сорт дыни, снижающий уровень сахара в крови, – Момордика. Она имеет горькие плоды, не слишком вкусна и сочна, но содержит все полезные элементы и облегчает состояние при диабете.

Несмотря на множество полезных свойств, дыню могут употреблять не все. Ее исключают из рациона:
- пациентов с воспалительными заболеваниями желудочно-кишечного тракта, например, гастритом, колитом, язвенной болезнью;
- кормящих мам, так как вещества дынной мякоти, попав в грудное молоко, вызывают вздутие и колики у грудного ребенка;
- при ожирении 2 и 3 степени, как и другие углеводосодержащие продукты.
Умеренный прием дыни при диабете вреда организму не нанесет.
Заключение
На вопрос, можно ли диабетикам дыню, ответ – можно в количестве до 200 г в день. Как и все фрукты, дыня содержит простые легкоусвояемые углеводы, количество которых в рационе пациентов с диабетом следует ограничить. При употреблении этого продукта рекомендуется дополнительно съесть немного кокосового масла, снижающего скорость всасывания сахара.
При покупке выбирайте слегка недозревшие плоды сорта Канталупа, содержащие меньшее количество сахара, чем другие сладкие сорта. Для снижения уровня сахара в крови рекомендуется употреблять плоды горькой дыни Момордики.
Диета при повышенном сахаре

Если у пациента диагностировали диабет первого или второго типа (либо преддиабетное состояние), ему следует как можно быстрее скорректировать рацион питания. Меню составляют с учетом пищевой ценности, калорийности, количества хлебных единиц. Блюда должны быть разнообразными, достаточно вкусными и полезными.
Важность правильного питания при диабете
При наличии диабета любого типа и стадии развития следить за питанием нужно каждый день. Правильно подобранная диета не только мешает болезни прогрессировать, но и помогает справиться с ней. Например, на ранних этапах достаточно скорректировать питание и придерживаться установленных правил. Тогда можно полностью вылечиться даже без лекарственных препаратов.
Диетотерапия предполагает составление сбалансированного рациона на основе оптимального количества основных питательных веществ (белки, углеводы, жиры) и общей калорийности.
При этом учитываются и специальные показатели, например, хлебная единица (ХЕ). Так называют меру, которая отражает общее количество углеводов в том или ином продукте питания. За единицу принята масса хлеба 20-25 г (в пересчете на чистые углеводы это 10-12 г, т.е. вполовину меньше).
Страдающий сахарным диабетом должен употреблять каждый день максимум 25 хлебных единиц, т.е. не более 250 г чистых углеводов. Допустимое значение часто меньше – все зависит от типа, стадии развития болезни, веса, возраста, общего состояния и наличия физических нагрузок.
Таким образом, для обеспечения правильного питания необходимо:
- Составить диету по рекомендациям врача.
- Разработать меню питания на неделю.
- Подобрать продукты по количеству исходя из калорийности, пищевой ценности и хлебных единиц.
- Строго следовать этим правилам на протяжении значительного периода времени.
- Включить регулярную физическую нагрузку, которая также будет способствовать снижению уровня глюкозы.
Примеры сбалансированного завтрака, обеда и ужина
Составление меню – это главная задача для диабетика. Нужно исходить из того, что максимальная калорийность составляет 1800-2000 ккал в сутки. Исходя из этого подбирается состав и количество продуктов для каждого приема пищи.
Завтрак
На завтра можно приготовить блюда из таких продуктов:
- ржаной хлеб (50 г) и масло сливочное (5-7 г);
- яйцо вареное куриное;
- молоко стакан (200 мл);
- каша из любой крупы (100 г).
Вместо каши допускается включить одно из блюд:
творог с умеренным содержанием жира 4-5% (100 г);
- яблоко;
- слива;
- персик;
- абрикос;
- любой цитрус (кроме лимона, лайма).
Фрукт должен быть средних размеров – масса в пересчете на чистую мякоть около 100 г. Причем плод лучше оставить на полдник в качестве отдельного приема пищи. Вместо него для перекуса можно использовать и полстакана молока (100 мл).
Обед – это основной прием пищи, поэтому он должен быть полноценным. Например, для правильного обеда можно рассмотреть такие блюда:
- уха либо куриный суп (можно бульон на нежирном мясе) 150 мл;
- мясо отварное 100 г;
- картофель отварной 100 г;
- хлеб черный 50 г;
- овощи сырые либо вареные 200 г;
- фрукт (из перечисленных выше) 100 г.
Полноценный ужин можно приготовить на основе таких продуктов:
- картофель вареный 100 г;
- рыба любая (нежирная) 100 г;
- фрукты либо овощи 100 г;
- хлеб черный 30 г.
Наконец, в качестве позднего ужина (за 1-1,5 часа до сна) можно использовать стакан нежирного кефира.
Продукты, запрещенные при диабете
При наличии диабета нужно исключить или значительно ограничить целый ряд продуктов питания. К ним относятся:
- сахар, мед и сладости;
- сладкая газировка;
- копчености;
- жирное мясо;
- сдоба;
- маргарин;
- кисломолочные продукты (если они жирные).
Если отказаться от сладкого не получается, можно использовать фрукты и овощи, а также заменители сахара, например, ксилит. Причем количества этих продуктов тоже должны быть ограничены – предварительно лучше посоветоваться с врачом.
Можно ли пить кофе
Вопрос употребления кофе при диабете пока не получил однозначного ответа. Есть предположение о том, что кофеин улучшает чувствительность клеток организма к гормону инсулину. Исходя из этого кофе не только можно пить при диабете, но и нужно. К тому же напиток улучшает настроение, позволяет почувствовать себя бодрее, стимулирует мозговую деятельность.
С другой стороны, вред тоже есть:
- повышение артериального давления;
- нагрузка на сердечную мышцу;
- мощный мочегонный эффект (может быть вполне полезен);
- ослабление костной ткани;
- повышение уровня кислотности;
- бессонница.
Таким образом, больным диабетом можно порекомендовать употреблять одну чашку некрепкого кофе каждый день. При этом в него не стоит класть не только сахар, но и сливки. А корица была бы полезным дополнением, поскольку она тоже способствует снижению уровня сахара.
Можно ли употреблять алкоголь
Алкоголь однозначно противопоказан при диабете, поскольку содержащийся в нем этиловый спирт плохо воздействует на поджелудочную железу, желудок, кишечник, головной мозг и другие органы. Из-за регулярного употребления горячительных напитков разрушаются ткани поджелудочной железы, из-за чего они не может вырабатывать инсулин. В результате уровень сахара увеличивается.
Почему уровень сахара не уменьшается
Если диета сбалансированная и составлена с учетом запрещенных продуктов, общей калорийности и содержания питательных веществ, уровень сахара удастся по крайней мере поддерживать в приемлемых границах. Но иногда даже правильное питание практически не помогает. Это связано с разными причинами:
- отсутствие или очень незначительная физическая нагрузка;
- сильно выраженный, продолжающийся эмоциональный стресс;
- нарушение дозировки вводимого инсулина;
- последствия инсульта или инфаркта.
Контролировать и даже снижать уровень глюкозы крови с помощью правильного питания вполне реально. Но важно понимать, что это не единственный путь, поэтому при диабете нужно скорректировать весь образ жизни, а не только рацион. К тому же пациенту стоит следить за колебаниями глюкозы и периодически обращаться к врачу за консультацией.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.

